Ver citas anteriores
El primer año de vida de la ley de eutanasia es difícil de definir. Los 12 meses que han pasado desde el histórico 25 de junio de 2021 en que la norma entró en vigor y que se cumplen este sábado presentan un balance más irregular por territorios que por perfiles en el número de muertes practicadas en cada comunidad autónoma pero homogéneo en los tipos de dolencia de quienes las han solicitado.
Resumiendo:
El mapa cuantitativo revela mucha disparidad en las cifras totales y porcentuales de cada comunidad, en el tiempo que se han tardado en formar las comisiones de evaluación y en el número de sanitarios objetores de conciencia.
El mapa cualitativo subraya las enfermedades degenerativas -en comunidades como Cataluña, más que terminales-, las solicitudes en los centros de salud -también en Cataluña más que en los hospitales- y, en general, más peticiones aceptadas que rechazadas.
A falta de cifras del Ministerio de Sanidad, EL MUNDO y Diario Médico han preguntado a todas las Consejerías de Salud para saber cómo es la radiografía de la incipiente eutanasia en España. De las 17 CCAA, sólo La Rioja, Baleares -que asegura que hará públicos sus datos este miércoles- y Asturias -cuyo equipo responsable se reúne el 28 de junio para preparar el informe anual- no han facilitado ninguna información. El resto, 14, sí, aunque no todas han contestado a todas las preguntas.
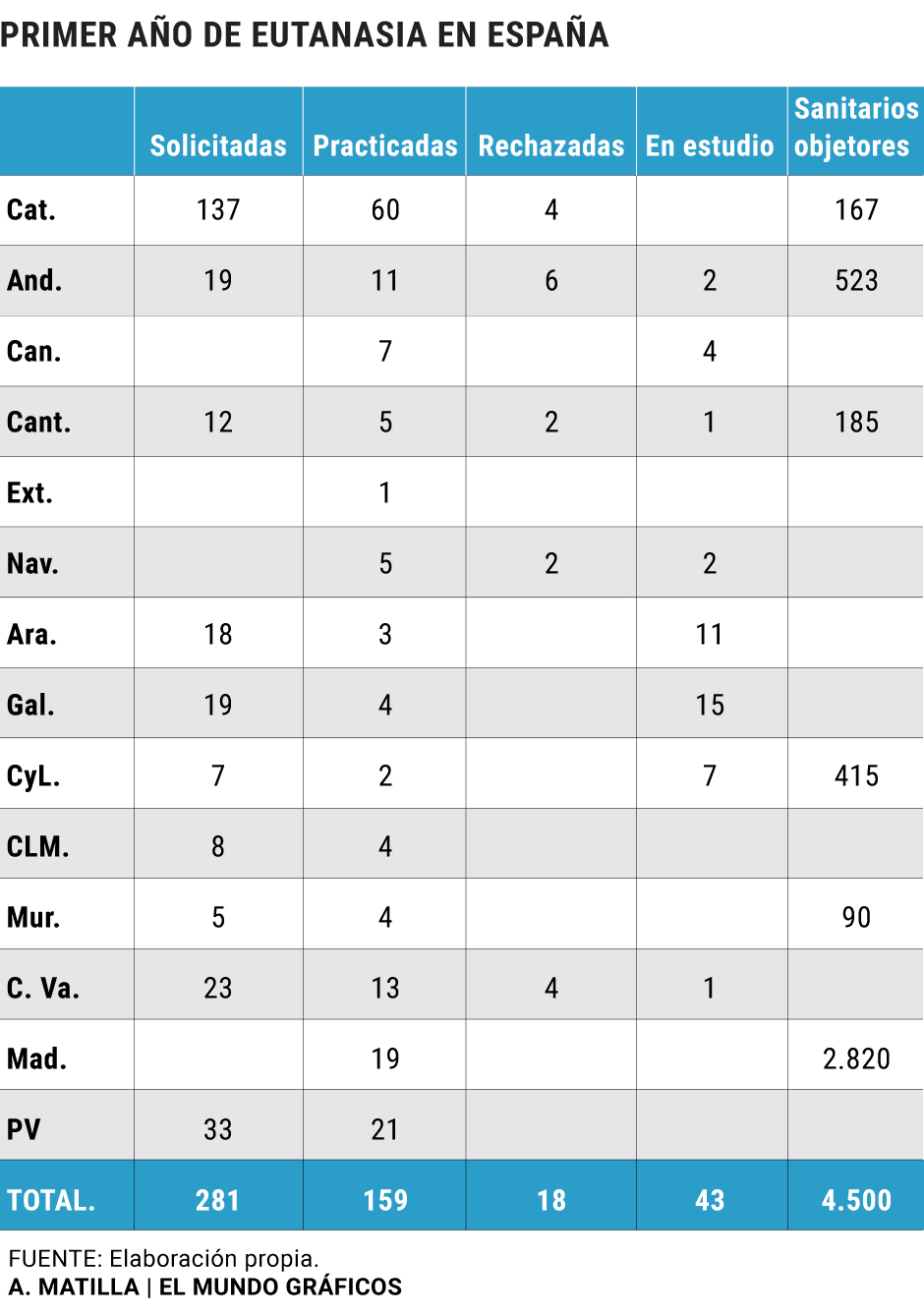
La conclusión es que el sistema sanitario español ha practicado al menos 159 eutanasias. La comunidad a la cabeza es Cataluña, que ha llevado a cabo 60 (otras 18 solicitudes fueron también aceptadas pero esas personas murieron durante el proceso), seguida del País Vasco, que ha tenido 21 casos. Las comunidades donde menos se ha aplicado este derecho han sido Extremadura (una), Castilla y León (con datos hasta diciembre, dos) y Aragón, tres.
Estas son las eutanasias practicadas en las 14 CCAA que han dado información hasta esta semana: Cataluña (60), País Vasco (21), Madrid (19), Comunidad Valenciana (13), Andalucía (11), Canarias (7), Navarra (5), Cantabria (5), Castilla-La Mancha (4), Murcia (4), Galicia (4), Aragón (3), Castilla y León (2) y Extremadura (1).
No todas informan de cuántas solicitudes han recibido, pero sí la mayoría. También aquí Cataluña lidera la tabla: 137. A partir de ahí, Comunidad Valenciana (23), Galicia (19), Andalucía (19), Aragón (18), Cantabria (12), Castilla-La Mancha (8), Castilla y León (7) y Murcia (5).
El porcentaje de solicitudes aceptadas es muy alto en Murcia (80%), pero más significativo en la Comunidad Valenciana (78% síes y 17% noes) por el volumen de las peticiones: de 23 se aprobaron 18, se denegaron cuatro y una sigue en estudio. Cataluña (57%), Andalucía (56%), Castilla-La Mancha (50%) o Cantabria (41%) son otros ejemplos de significativos índices de aprobación de las solicitudes. Al otro lado, Galicia (21%, aunque con un 79% en estudio) es la comunidad con menor porcentaje de solicitudes aceptadas. Canarias, Navarra, Extremadura y Madrid no han comunicado cuántas peticiones recibieron.
"Se calcula que sólo un tercio de las solicitudes resultan negativas. Y hay tres razones: algunos pacientes mueren en el proceso, otros son directamente rechazados y otros revocan la petición ellos mismos", asegura Javier Júdez, vicepresidente de la Asociación de Bioética Fundamental y Clínica, médico del Servicio Murciano de Salud y uno de los mayores expertos en regulaciones de eutanasia en el mundo.
¿Qué tipo de enfermos ha solicitado la eutanasia en España?
Es la gran pregunta. La ley da la oportunidad a quienes padezcan una enfermedad grave e incurable asociada a un sufrimiento insoportable y con pronóstico de vida corto y a quienes tengan un padecimiento grave, crónico e imposibilitante aunque su expectativa de muerte no sea próxima pero también sufran de manera intolerable. Se podría decir que el primer perfil corresponde a enfermos terminales y el segundo a enfermos de patologías degenerativas.
El pasado viernes, Albert Tuca, presidente de la Comisión de Garantía y Evaluación de la Eutanasia de Cataluña dijo que entre quienes han solicitado la eutanasia, las patologías más frecuentes han sido las relacionadas con enfermedades neurodegenerativas, como ELA, esclerosis múltiple o demencias. Y, por detrás, las enfermedades oncológicas. "La ley de eutanasia no está pensada para dar solución a los 'últimos días' de enfermos terminales, porque para ello ya hay estrategias paliativas, sino para enfermos que sufren situaciones irreversibles pero que no está previsto que fallezcan en un plazo breve".
Javier Júdez ha seguido los datos preliminares en España y admite que, de confirmarse la tendencia de los primeros seis meses en el País Vasco y todo el año en Cataluña, España se alejaría de otros países donde las enfermedades oncológicas son las predominantes. ¿Por qué? "Por la singularidad de la legislación de la eutanasia española, que no es para un paciente terminal, como ocurre en Holanda".
Cristina Guijarro, vocal del Comité de Humanización al final de la vida de la Sociedad Española de Neurología (SEN), confirma esta tendencia, reconoce "inquietud" entre los neurólogos y adelanta una explicación: "Era de esperar que en este primer año las personas con demencia y enfermedades neurodegenerativas con instrucciones previas y años en esa situación pidieran ayuda para morir. Y así fue el primer caso conocido en País Vasco, de una señora con demencia, y también uno de los primeros en Madrid, con otra enfermedad neurodegenerativa. Pero es de esperar que luego, como pasa en el resto de países, las enfermedades oncológicas sean las dominantes".
Las enfermedades oncológicas suponen la mitad de las eutanasias en los países donde esta práctica es legal, según la Sociedad Española de Medicina Interna (SEMI). Por su parte, la SEN refleja que, durante 2019, en los Países Bajos, el cáncer fue la enfermedad detrás del 64,5% de las solicitudes, seguida de las patologías neurológicas (9,0%). En Canadá, del cáncer provino el 67,2% y de las patologías neurológicas el 10,4%. Y en Oregón, el 68% de las eutanasias fue por cáncer y el 13,8% por enfermedades neurológicas.
La esperanza confesada por Guijarro es que España termine por seguir la misma senda, pero no todos los expertos piensan así. El motivo podría radicar en esa singularidad de la norma nacional, donde es más fácil incluir las demencias y otras enfermedades neurodegenerativas. "Tenemos una ley más avanzada que en otros países y creo que los propios médicos no estamos preparados para ello", admite Guijarro.
También Javier Velasco, presidente de la Asociación Derecho a Morir Dignamente (DMD), da una pista: "No sé si es extrapolable, pero al menos en el perfil de nuestros socios, hay un predominio de peticiones en pacientes de enfermedades degenerativas sobre terminales".
Aun así, Cantabria, aunque con muchos menos casos que Cataluña, tiene "la mayoría de las peticiones por procesos oncológicos", sostiene Miguel Mateo, subdirector general de Ordenación, Farmacia e Inspección de la Consejería de Sanidad.
Otra información significativa son los motivos de los rechazos. La respuesta lógica es que no responden a los supuestos recogidos en la ley, pero al preguntar más allá, varios consultados señalan a las enfermedades psiquiátricas como las que, en este momento, estarían protagonizando las negativas a que se dé luz verde a la eutanasia. Sin embargo, como aclaró Tuca el viernes, "a estos pacientes les acompañamos a la atención que necesitan".
¿A quién solicitan las personas su eutanasia?
Un importante número de solicitudes se ha presentado en los centros de salud en lugar de en los hospitales. Sólo en Cataluña, el 60% de las peticiones llegó a través de la Atención Primaria, mientras que en la Atención Especializada sólo se registró el 33%.
La sensación a nivel nacional la corrobora José Francisco Díaz, coordinador del Grupo de Trabajo de Bioética de la Sociedad Española de Médicos de Atención Primaria, muy crítico con la cartografía de la eutanasia: "La disparidad entre comunidades en la aplicación de la ley es enorme. Algunas han tratado de desarrollar rápidamente toda la infraestructura -comisión de garantía, registro de objetores, formación a los sanitarios- y otras van mucho más lentamente. Las primeras han dado apoyo a los profesionales, facilitándoles el contacto con médicos responsables y con médicos consultores. Y eso ha hecho más sencilla la labor de los médicos de Atención Primaria".
Pero no todos lo han tenido fácil o se lo han puesto fácil a los pacientes. En noviembre de 2021 una mujer de Zaragoza se suicidó después de estar esperando desde julio a que le asignaran un médico responsable para acompañarla en la tramitación de su solicitud de eutanasia. Su centro de salud se negó a recogerle la petición o tramitar la búsqueda de ese profesional. La mujer tenía 83 años y su médica de familia se había declarado objetora.
En Madrid, Javier Serrano, un enfermo de ELA (esclerosis lateral amiotrófica) de 58 años tuvo que esperar cuatro meses a que se cumpliera su deseo de morir, ya que la Comisión de Garantía no se formó hasta octubre, si bien él había solicitado la eutanasia en junio.
"La primera persona que pudo pedir la eutanasia en Andalucía fue cinco meses después de la primera que pudo morir en España, una señora del País Vasco, que murió en julio. La Comisión de Andalucía no se creó hasta noviembre", asegura desde DMD Javier Velasco.
Otro de los potentes ejemplos de disparidad es el derecho a la objeción de conciencia: muchos casos en unas comunidades, pocos en otras, ausencia de registro en algunas como Castilla-La Mancha y La Rioja...
La mejor prueba es una comparación. Con poblaciones sanitarias similares, en la Comunidad de Madrid se han registrado 2.820 objetores de conciencia y en Cataluña 167. Es decir, Madrid tiene 16 veces más objetores que Cataluña.
Las otras cuatro CCAA que han informado sobre su número de objetores son Andalucía (523), Castilla y León (415), Cantabria (185) y Murcia (90).
¿En qué medida la objeción de conciencia ha sido un freno para esta prestación?
María Jesús del Yerro Álvarez, presidenta de la Comisión de Garantía y Evaluación de la Eutanasia de la Comunidad de Madrid, lo tiene claro: "Ha sido el principal obstáculo que ha dificultado el ejercicio del derecho de los pacientes a solicitar la prestación de ayuda para morir".
Sin embargo, tanto Albert Tuca como el consejero de Sanidad de la Generalitat, Josep Argimon, dicen que la objeción no ha supuesto "ningún freno para facilitar la prestación en los tiempos que marca la ley". Aunque probablemente influya que sus cifras de objetores están muy por debajo de las de Madrid.
Cantabria ofrece una visión intermedia. "La objeción no supone un problema para la prestación de esta asistencia. Ahora, no puedo negar que es un reto, porque, ante una objeción, en el momento en que un paciente entrega una solicitud, en 48 horas hay que iniciar el proceso deliberativo. Tenemos que conseguir otro profesional y no es fácil, y al principio eso nos ha dado pegas y problemas", admite Miguel Mateo.
Javier Olivera Pueyo, médico de Familia y presidente en funciones de la Comisión de Garantía y Evaluación de Aragón, explica que "se debe acompañar al paciente en todo el proceso, aunque el médico responsable, o mejor dicho el equipo responsable, se declaren objetores. Del mismo modo, se le debe proporcionar al paciente la conexión con otro equipo responsable que no sea objetor para que pueda llevar a cabo la prestación. En ningún caso se puede abandonar al paciente sin canalizar su solicitud".
Quizá un último dato de Cataluña ayude a completar la fotografía de la eutanasia en España. Muchas se han producido en los domicilios de los pacientes (55%), ese lugar de seguridad que desprende la etimología de la palabra. Eutanasia: "Buena muerte".